冻胚、鲜胚、囊胚移植哪个更好?深度解析不同移植策略的优劣
在辅助生殖技术(ART)中,胚胎移植是试管婴儿(IVF)成功的关键步骤之一。随着技术的进步,胚胎移植的方式也变得更加多样化,主要包括鲜胚移植、冻胚移植和囊胚移植。许多患者在选择移植方式时常常感到困惑:哪种移植方式成功率更高?哪种更适合自己的情况?
本文将从医学原理、适用人群、成功率、风险及费用等多个角度,深度分析冻胚、鲜胚和囊胚移植的优缺点,帮助患者做出更科学的选择。
一、胚胎发育阶段与移植方式的基本概念
在讨论哪种移植方式更好之前,我们需要先了解胚胎的不同发育阶段及其对应的移植方式。
1. 鲜胚移植(Fresh Embryo Transfer)
鲜胚移植是指在取卵后3天(D3)或5天(D5),直接将新鲜胚胎移植到子宫内,不经过冷冻保存。
- D3胚胎(卵裂期胚胎):受精后培养至第3天,通常为6-8细胞阶段。
- D5胚胎(囊胚):受精后培养至第5-6天,形成囊胚(结构更复杂,包含内细胞团和滋养层)。
2. 冻胚移植(Frozen Embryo Transfer, FET)
冻胚移植是指将胚胎冷冻保存(通常采用玻璃化冷冻技术),待患者身体条件合适时再解冻移植。
- 可以是D3冻胚或D5冻胚(冻囊胚)。
- 适用于卵巢过度刺激综合征(OHSS)高风险患者、子宫内膜状态不佳或需要基因筛查(PGT)的情况。
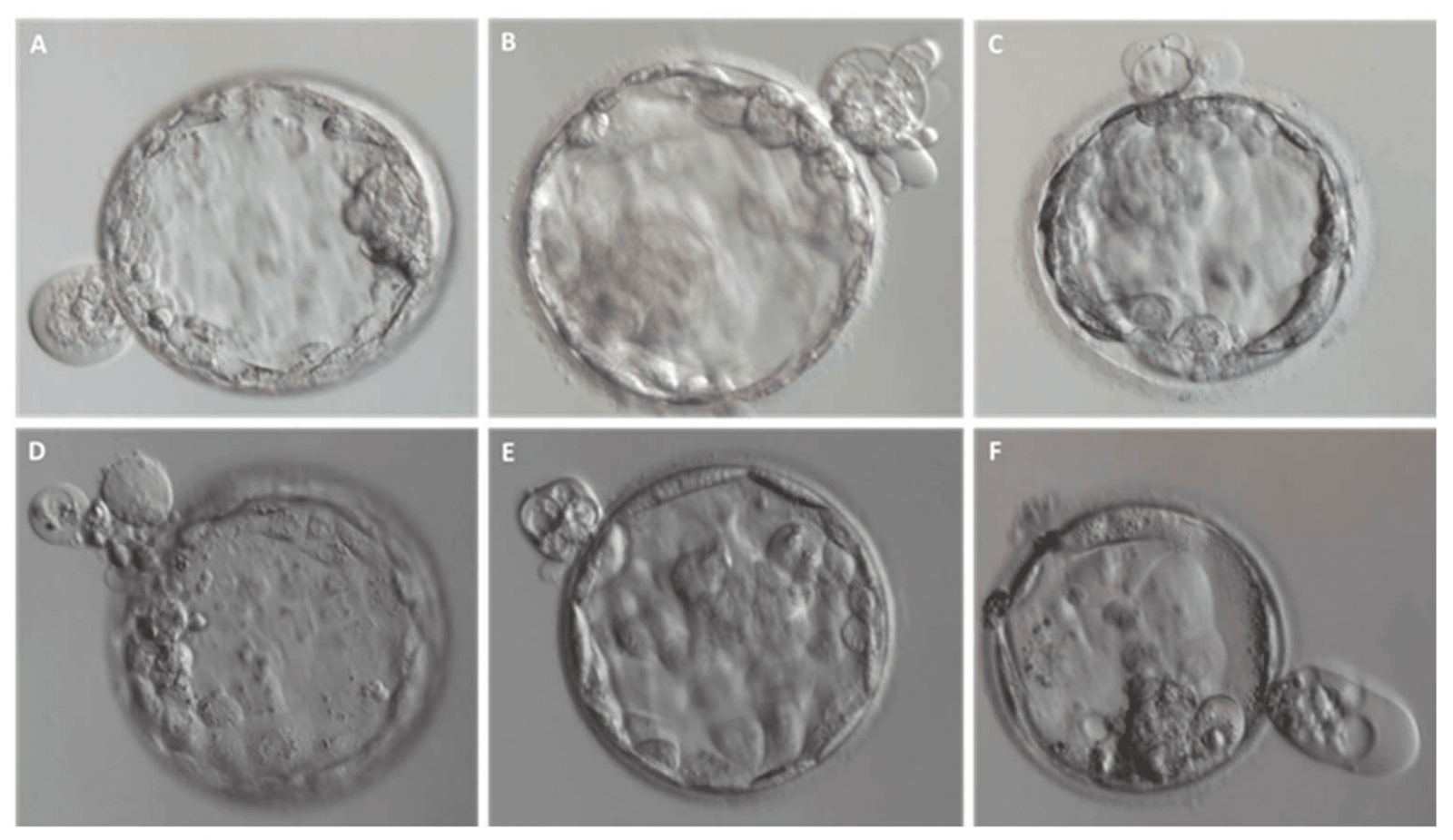
3. 囊胚移植(Blastocyst Transfer)
囊胚移植是指将胚胎培养至第5-6天形成囊胚后再移植(可以是鲜胚或冻胚)。
- 囊胚结构更稳定,更接近自然妊娠的胚胎状态。
- 筛选潜力更强,因为部分胚胎无法发育到囊胚阶段,自然淘汰了质量较差的胚胎。
二、鲜胚 vs. 冻胚 vs. 囊胚移植的优缺点对比
1. 鲜胚移植的优缺点
优点:
✅ 周期短:无需等待冷冻和解冻过程,取卵后3-5天即可移植。
✅ 费用较低:省去了冷冻保存和后续解冻的费用。
✅ 适用于年轻、卵巢功能好的患者:如果子宫内膜和激素水平良好,鲜胚移植的成功率较高。
缺点:
❌ OHSS风险增加:促排卵后雌激素水平较高,可能影响子宫内膜容受性。
❌ 子宫内膜可能不同步:促排药物可能导致内膜发育与胚胎不同步,降低着床率。
❌ 无法进行基因筛查(PGT):鲜胚移植通常没有足够时间做胚胎染色体筛查。
适用人群:
- 卵巢功能良好、激素水平稳定的患者。
- 无OHSS高风险、子宫内膜状态良好的患者。
2. 冻胚移植的优缺点
优点:
✅ 降低OHSS风险:冷冻胚胎可以让卵巢和子宫内膜恢复自然状态。
✅ 提高子宫内膜容受性:可以调整内膜准备方案(自然周期或激素替代周期)。
✅ 可进行基因筛查(PGT):冷冻期间可对胚胎进行染色体筛查,选择健康胚胎移植。
✅ 累积妊娠率更高:适用于多次移植或卵巢储备较低的患者。
缺点:
❌ 周期较长:需要等待1-2个月进行内膜准备。
❌ 费用较高:涉及冷冻保存、解冻及额外的内膜准备费用。
❌ 胚胎可能受损(极低概率):冷冻和解冻过程可能影响部分胚胎的活力。
适用人群:
- OHSS高风险患者。
- 子宫内膜薄或激素异常的患者。
- 需要做PGT-A/PGT-M基因筛查的患者。
- 首次移植失败,希望提高后续成功率的患者。
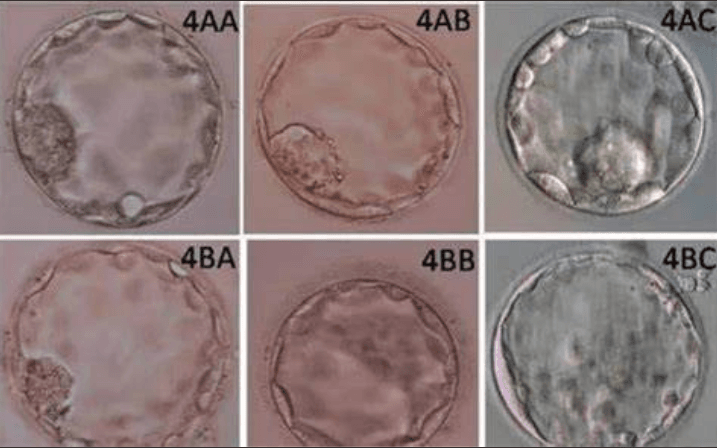
3. 囊胚移植的优缺点
优点:
✅ 更高的着床率:囊胚更接近自然着床阶段,筛选出更具发育潜力的胚胎。
✅ 减少多胎妊娠风险:通常单囊胚移植(SET)即可达到较高成功率,降低双胎风险。
✅ 便于基因检测:囊胚细胞更多,适合做PGT(胚胎植入前遗传学检测)。
缺点:
❌ 部分胚胎无法发育到囊胚阶段:可能导致无胚胎可移植的风险(尤其卵子数量少的患者)。
❌ 培养条件要求高:需要更先进的实验室技术支持。
❌ 费用较高:囊胚培养和冷冻费用比D3胚胎更高。
适用人群:
- 胚胎数量较多(≥4个优质D3胚胎)的患者。
- 反复移植失败的患者。
- 希望进行单胚胎移植(SET)以降低多胎风险的患者。
三、哪种移植方式成功率更高?
1. 鲜胚 vs. 冻胚:哪个更好?
- 传统观点:鲜胚移植成功率略高于冻胚(因冷冻可能影响胚胎活力)。
- 最新研究(2020年后):冻胚移植的成功率已接近甚至超过鲜胚,尤其是玻璃化冷冻技术的普及使胚胎存活率>95%。
- 冻胚的优势:
- 子宫内膜容受性更好(无促排药物干扰)。
- 适用于OHSS高风险或内膜不同步的患者。
结论:对于普通患者,鲜胚和冻胚成功率相近;但对于OHSS高风险或内膜问题患者,冻胚更优。
2. 囊胚移植的成功率
- 囊胚 vs. D3胚胎:囊胚的着床率(50%-60%)通常高于D3胚胎(30%-40%)。
- 但并非所有人都适合囊胚培养:
- 如果胚胎数量少(<4个),培养囊胚可能导致无胚胎可移植。
- 对于高龄或卵子质量较差的患者,D3移植可能更保险。
结论:
- 胚胎多、质量好的患者→ 囊胚移植(更高成功率)。
- 胚胎少、高龄患者→ D3鲜胚/冻胚更稳妥。

四、如何选择最适合自己的移植方式?
1. 根据年龄和卵巢储备选择
- <35岁、卵巢功能好:可尝试鲜胚或囊胚移植。
- ≥35岁、卵子数量少:建议冻胚移植(避免周期取消风险)。
2. 根据子宫内膜状态选择
- 内膜厚度≥8mm、形态好→ 可鲜胚移植。
- 内膜薄、有息肉或粘连→ 建议冻胚移植+宫腔镜调理。
3. 根据是否做基因筛查(PGT)选择
- 如需PGT(如反复流产、染色体异常),必须冷冻胚胎等待检测结果。
4. 根据既往IVF历史选择
- 多次鲜胚失败→ 尝试冻胚或囊胚移植。
- 曾有OHSS→ 必须冻胚移植。
五、总结:冻胚、鲜胚、囊胚移植如何选?
| 移植方式 | 最佳适用人群 | 成功率 | 主要优势 | 主要劣势 |
|---|---|---|---|---|
| 鲜胚移植 | 年轻、卵巢功能好、内膜正常 | 40%-50% | 周期短、费用低 | OHSS风险、无法PGT |
| 冻胚移植 | OHSS高风险、内膜不佳、需PGT | 45%-55% | 更安全、可基因筛查 | 周期长、费用较高 |
| 囊胚移植 | 胚胎多、反复失败、希望单胚胎移植 | 50%-65% | 高着床率、减少多胎风险 | 部分胚胎可能无法形成囊胚 |
最终建议:
- 首次试管、无特殊问题→ 可尝试鲜胚移植。
- OHSS风险、内膜问题或需PGT→ 选择冻胚移植。
- 胚胎数量多、希望提高单次成功率→ 优先囊胚移植。
- 高龄或胚胎少→ 谨慎选择囊胚培养,可考虑D3冻胚移植。
最重要的是,与生殖医生充分沟通,制定个性化方案!